
La psoriasi è una patologia della pelle infiammatoria ad andamento cronico-recidivante, che tende quindi a ripresentarsi per tutta la vita alternando delle fasi acute, caratterizzate dalla comparsa di chiazze rosse e squamose sulla cute, a periodi di remissione nei quali i sintomi si fanno più lievi.
Solitamente le lesioni tipiche della psoriasi colpiscono sedi come gomiti, cuoio capelluto, ginocchia e la parte bassa della schiena. Quasi tre italiani su 100 ne sono affetti: di per sé non è una malattia che compromette lo stato di salute fisico di chi ne è colpito, ma da un punto di vista psicologico, può avere ripercussioni importanti. Ma andiamo con ordine. La psoriasi si manifesta generalmente tra i 20 e i 40 anni (ma può comparire precocemente anche in soggetti molto giovani) e nonostante le cause non siano ancora del tutto chiare si pensa che alcuni fattori possano contribuire alla sua comparsa. Vediamo quindi come riconoscerla e quali sono le cure disponibili contro un disturbo con il quale, una volta colpito, bisogna essenzialmente imparare a convivere.
Cos'è
La psoriasi è un disturbo della pelle dovuto a una crescita anomala dell'epidermide innescata da una disfunzione del sistema immunitario, motivo per cui si può parlare di patologia autoimmune.
Si tratta poi di una malattia infiammatoria cronica: significa che nelle persone colpite la psoriasi durerà per tutta la vita, seguendo un corso ciclico che prevede recidive e momenti di "pausa", durante i quali i sintomi possono addirittura scomparire, o comunque attenuarsi molto. Le placche eritematose della psoriasi, di colore rosso ma ricoperte da squame grigiastre, possono essere trattate con farmaci da applicare per via topica, quindi direttamente sulle lesioni.
Questo disturbo della pelle è più frequente tra i 20 e i 40 anni ma può presentarsi in qualsiasi età ed è peraltro piuttosto comune. Non si tratta di una patologia pericolosa per la tua salute, e non è assolutamente contagiosa, ma il vero problema della psoriasi è che può condizionare la vita sociale e lavorativa di una persona, così come la sfera intima, minandone l'autostima. Ecco perché è importante che tu sappia come riconoscere la malattia a partire dai suoi sintomi iniziali e quali sono le terapie che puoi considerare per ridurre l'impatto della psoriasi sulla tua vita.
Sintomi
A caratterizzare la psoriasi sono delle chiazze (o placche) arrossate che compaiono sulla pelle e che presentano confini piuttosto marcati. Se le osservi da vicino, potrai notare anche delle squame bianco-grigiastre sulla superficie. A volte queste lesioni eritematose possono anche provocare prurito, ma più spesso saranno totalmente asintomatiche, pur portando a delle conseguenze non indifferenti dal punto di vista estetico. L'evoluzione di queste macchie può variare a seconda dei casi, dato che esistono più forme di psoriasi, come vedremo nel dettaglio tra poco.
Dove può colpire
La psoriasi si manifesta inizialmente su gomiti e ginocchia, ma in seguito può comparire anche sul cuoio capelluto, nella zona lombare della schiena. Più raramente, le lesioni provocate dalla patologia possono comparire anche in altre parti del corpo, ad esempio sui palmi delle mani, sulle piante dei piedi, su alcune parti del viso (come fronte o guance) o perfino sulle unghie. In alcuni pazienti i sintomi possono attenuarsi o addirittura scomparire del tutto in alcuni periodi, ma possono anche aggravarsi e compromettere seriamente la qualità della vita.
Qui di seguito e nel resto dell'articolo potrai vedere alcune immagini che mostrano alcuni esempi di psoriasi diffusa in diverse parti del corpo.
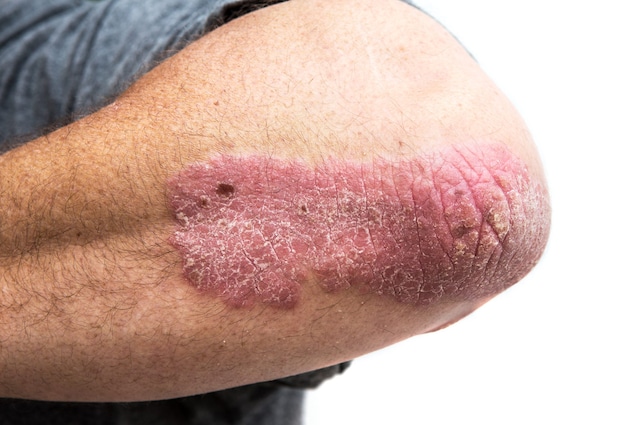
Forme di psoriasi
Come ti ho anticipato, esistono diverse tipologie di psoriasi, più o meno gravi e diverse tra loro per il modo in cui si manifestano. Possiamo distinguere:
- La psoriasi a placche (o psoriasi volgare) si manifesta su arti e cuoio capelluto con chiazze ricoperte da squame di colore grigio-argentee. Le placche possono estendersi da pochi centimetri a decine di centimetri e solo in alcuni casi provocano prurito.
- La psoriasi guttata è più frequente nei giovani e nei bambini e si presenta sotto forma di chiazze di piccole dimensioni che interessano il tronco e gli arti.
- La psoriasi pustolosa è una forma molto rara, ma di entità grave a causa della sua manifestazione sotto forma di pustole, che possono comparire soprattutto sui palmi delle mani e le piante dei piedi.
- L'artrite psoriasica è una particolare forma di questo disturbo che, come capirai dal nome, è piuttosto simile all'artrite reumatoide e coinvolge una o più articolazioni.
- La psoriasi inversa è invece caratterizzata da macchie rosse e lucide che compaiono nelle pieghe della pelle, ad esempio sotto le ascelle o il seno, dietro le ginocchia o nella zona inguinale.
- La psoriasi eritrodermica è una delle forme più gravi, che colpisce tutta la superficie corporea o comunque zone molto estese: la pelle diventa rossa e squamata, e la persona colpita prova prurito e dolore che possono rendere necessario il ricovero in ospedale. A provocare questo particolare disturbo possono essere lo stress, alcuni farmaci o altre malattie.
- La psoriasi del cuoio capelluto si manifesta in molti casi anche nei pazienti affetti da altre forme del disturbo. Quando interessa solo la testa, si parla invece di psoriasi amiantacea: le chiazze interessano non solo l'area a ridosso dell'attaccatura dei capelli ma anche il resto della testa.

Cause
La causa della psoriasi è dovuta semplicemente un ricambio troppo veloce delle cellule della pelle. Se infatti in condizioni normali questo processo avviene in 3 o 4 settimane, nelle persone affette da psoriasi questo ricambio avviene in un lasso di tempo che va dai 3 ai 7 giorni; da qui la comparsa delle placche che altro non sono che cellule non ancora mature che raggiungono la superficie della pelle.
Perché succede questo? In parte per l'azione indesiderata dei linfociti T che creano un processo infiammatorio che altera tutti i meccanismi di riproduzione cellulare provocando appunto la comparsa delle chiazze o l'arrossamento della cute. Non si può poi ignorare il fatto che la psoriasi abbia anche un carattere ereditario (una persona su tre che soffre di psoriasi, ha un famigliare con lo stesso problema), pertanto può esserci una predisposizione genetica in chi ne è colpito. Altre cause sono riconducibili a fattori scatenanti come il fumo, lo stress, l'alcool, i cambiamenti ormonali, l'assunzione di alcuni farmaci, infezioni o malattie che colpiscono il sistema immunitario.
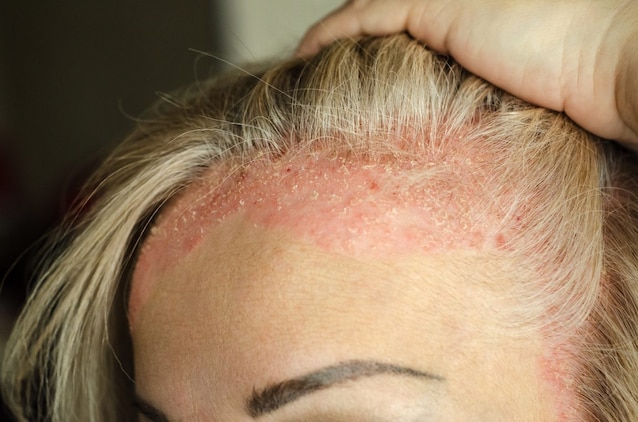
Diagnosi
Per riconoscere la malattia è sufficiente farsi vedere dal proprio dermatologo per fare un esame clinico delle lesioni cutanee; in alcuni casi viene prescritto anche l'esame istologico che prevede il prelievo di un piccolo campione di tessuto. Per l'artrite psoriasica invece, può essere necessario sottoporsi a una radiografia, a un'ecografia articolare o ad una risonanza magnetica.
Cure
La psoriasi potrebbe essere anche non trattata perché non compromette lo stato di salute del paziente; tuttavia la sintomatologia richiede nella maggior parte dei casi un intervento per lenire prurito e arrossamento delle parti coinvolte.
Nelle forme più lievi di psoriasi il paziente si cura con sostanze emollienti, unguenti o creme a base di corticosteroidi. Per curare i sintomi della psoriasi viene utilizzata anche la fototerapia perché l'erogazione della luce, naturale o artificiale, si è rivelata una terapia efficace. Nei casi più gravi è necessario ricorrere all'assunzione di farmaci: l'acitretina e il metotrexate riducono la produzione di cellule cutanee; le ciclosporine riducono l'azione aggressiva dei linfociti T; i farmaci biologici sono in grado di ridurre l'infiammazione colpendo solo le cellule iperattive del sistema immunitario.
Recentemente è stata presentata una nuova terapia rimborsabile dal Ssn che, grazie a un meccanismo d'azione intracellulare, mette in moto una sorta di riprogrammazione delle cellule su cui opera e permette il trattamento dei pazienti che presentano una patologia moderata o grave, risultati intolleranti alle tradizionali terapie farmacologiche.
Dato che la psoriasi è una malattia che può accompagnarti per tutta la vita, oltre ai farmaci e i trattamenti prescritti dal tuo medico puoi considerare anche alcuni rimedi naturali: ad esempio, le preparazioni a base di aloe vera possono aiutare ad alleviare il rossore e ridurre la desquamazione della pelle. In alternativa, puoi sfruttare le proprietà antinfiammatorie ed emollienti della farina d'avena, facendone disciogliere 100 grammi in 5 litri di acqua, da versare poi nella vasca nella quale farai il bagno. Ricordati poi che uno dei rimedi ritenuti più efficaci contro la psoriasi è il sole: dopo essersi protetto a dovere, esporre le parti colpite dalle placche alla luce può aiutare a ridurre l'infiammazione.
Il parere dell'esperto
Sull'argomento abbiamo sentito il parere del Dottor Mario Cristofolini, medico specialista dermatologo, ex Primario dell'Ospedale Santa Chiara di Trento, Presidente dell'Istituto G.B. Mattei per la ricerca termale:
"La psoriasi è una malattia infiammatoria cronica recidivante che può avere varie cause genetiche, ambientali, immunologiche (recentemente è stato studiato il ruolo del microbiota intestinale e cutaneo). Colpisce circa 2 milioni e 400 mila italiani ed è classificata in rapporto alla sua estensione in lieve, moderata e grave (test BSA e PASI). La maggioranza, 70-80% degli psoriasici, è affetta da forme lievi o moderate, il 20% da forme gravi per estensione o per sedi particolari: viso, dorso mani e genitali.
Sono spesso interessate le unghie e le articolazioni (psoriasi artropatica). Recenti studi ci indicano che la psoriasi non può più essere considerata una malattia esclusivamente della pelle: oggi sappiamo che è una malattia sistemica spesso associata a patologie generali quali la sindrome metabolica (che comprende l’obesità 29%, il diabete mellito 13%, la dislipidemia aterogenica, l’ipertensione arteriosa), le malattie cardiovascolari, l’insufficienza renale cronica. Poiché risulta che l’84% dei malati è deluso dalle terapie, è importante che lo psoriasico sia aiutato a conoscere la propria malattia, le opportunità di prevenzione e di terapie idonee.
La psoriasi è una malattia in cui è possibile prevenirne l’insorgenza, e soprattutto ridurne l’aggravamento e le recidive osservando corretti stili di vita: no fumo no alcol, attività fisica, dieta tipo mediterranea che influenza positivamente il microbiota intestinale.
La mancata riuscita di un piano terapeutico può dipendere a volte dalla carente comunicazione tra medico curante e ammalato sulle opportunità di cura. Il paziente deve essere aiutato e indirizzato dal dermatologo soprattutto nelle prime fasi della malattia a conoscere le opzioni terapeutiche in modo da valutare il rapporto tra efficacia ed effetti collaterali in riferimento anche alla gravità della malattia. Infatti nelle forme lievi è sufficiente la terapia locale mentre le terapie sistemiche sono riservate alle forme gravi: sono molto efficaci, ma presentano effetti collaterali anche gravi e alti costi. Utili le terapie complementari in particolare la cura termale".
Fonti: Ministero della Salute, Humanitas
(Pubblicato da Gaia Cortese il 29-10-2018
Modificato da Alessandro Bai il 14-10-2020)
